Carlos Bardález del Águila[1] y Miguel Zúñiga Olivares[2]

Análisis comparativo de los planes de gobierno en salud
Los planes de gobierno son instrumentos programáticos elaborados por las organizaciones políticas y presentados ante el Jurado Nacional de Elecciones (JNE) al momento de solicitar su inscripción en un proceso electoral. Su propósito formal es informar a la ciudadanía sobre el diagnóstico de las principales problemáticas del país y las propuestas de política pública que se implementarían en caso de acceder al gobierno. En el Perú, la obligatoriedad de su presentación está establecida en la Ley N.° 28094, incorporada mediante la Ley N.° 28711 en 2006, y su carácter no modificable posterior al cierre de inscripciones busca garantizar transparencia y predictibilidad programática.
No obstante, en la práctica, los planes de gobierno presentan limitaciones sustantivas como instrumentos de política. Si bien el JNE establece que estos deben responder a un enfoque de planificación estratégica y articularse con políticas nacionales y planes de desarrollo, en la mayoría de los casos su contenido no alcanza niveles adecuados de especificidad, consistencia interna ni viabilidad técnica. Más que constituir verdaderos instrumentos de política, muchos planes operan como declaraciones programáticas generales, con escasa precisión en los mecanismos de implementación, financiamiento y evaluación, o incluso sin ser objeto de discusión sustantiva por sus propios candidatos en el debate electoral. A pesar de ello, el JNE espera que estos sirvan como parámetro para un voto informado y como referencia para la rendición de cuentas.
En ese marco, el presente estudio tiene como objetivo evaluar comparativamente en qué medida los planes de gobierno de las organizaciones políticas (OP) participantes en las elecciones generales del 2026 incorporan propuestas orientadas a resolver los problemas estructurales del sistema de salud peruano.
Para ello, se realizó un análisis de contenido de los planes de gobierno y sus resúmenes presentados por las OP participantes en las elecciones generales del 2026 con candidatura presidencial. Se identificaron 36 OP con candidatura presidencial; sin embargo, solo se dispuso de 35 planes de gobierno y sus resúmenes en la página web institucional del JNE. El análisis se estructuró en torno a tres propuestas claves para abordar los problemas estructurales del sistema de salud: 1) la construcción de un sistema público de salud único, universal y gratuito, orientado a superar la segmentación social (la existencia de derechos diferenciados) y la fragmentación institucional del sistema (excluyendo propuestas limitadas a la integración, articulación o coordinación de los subsistemas públicos existentes); 2) la adopción de la Atención Primaria de Salud (APS) integral como eje organizador del sistema, entendida como una estrategia de reorganización del modelo de atención, basada en la territorialización, la adscripción poblacional mediante equipos de salud familiar y el cuidado integral a lo largo del curso de vida (excluyendo propuestas limitadas al fortalecimiento operativo del primer nivel de atención); y 3) la implementación de una reforma tributaria progresiva, orientada a incrementar la recaudación fiscal y la presión tributaria, articulada explícitamente al financiamiento de la salud, para garantizar su sostenibilidad y ampliar el gasto público (excluyendo propuestas limitadas a modificaciones tributarias específicas sin vinculación con el financiamiento de la salud).
Propuestas de salud en la competencia electoral: baja centralidad y enfoque no estructural
Los hallazgos muestran una débil centralidad de la salud como eje estructural en la competencia electoral: solo una OP (2.8%) plantea las tres propuestas claves en forma completa (Alianza Venceremos), una segunda OP (2.8%) plantea las tres, pero de forma parcial (Perú Libre), 7 OP (20%) plantean únicamente una de las propuestas clave, también en forma parcial, y 26 OP (74.3%), entre ellos Fuerza Popular, Renovación Popular, Ahora Nación, País para Todos y Buen Gobierno, no plantean ninguna de ellas. Este patrón revela no solo la escasa presencia de propuestas estructurales en salud, sino también la persistencia de una visión restringida del sector, tratándolo más como un problema administrativo o prestacional que como un campo político estratégico de reforma estatal y garantía de derechos sociales.
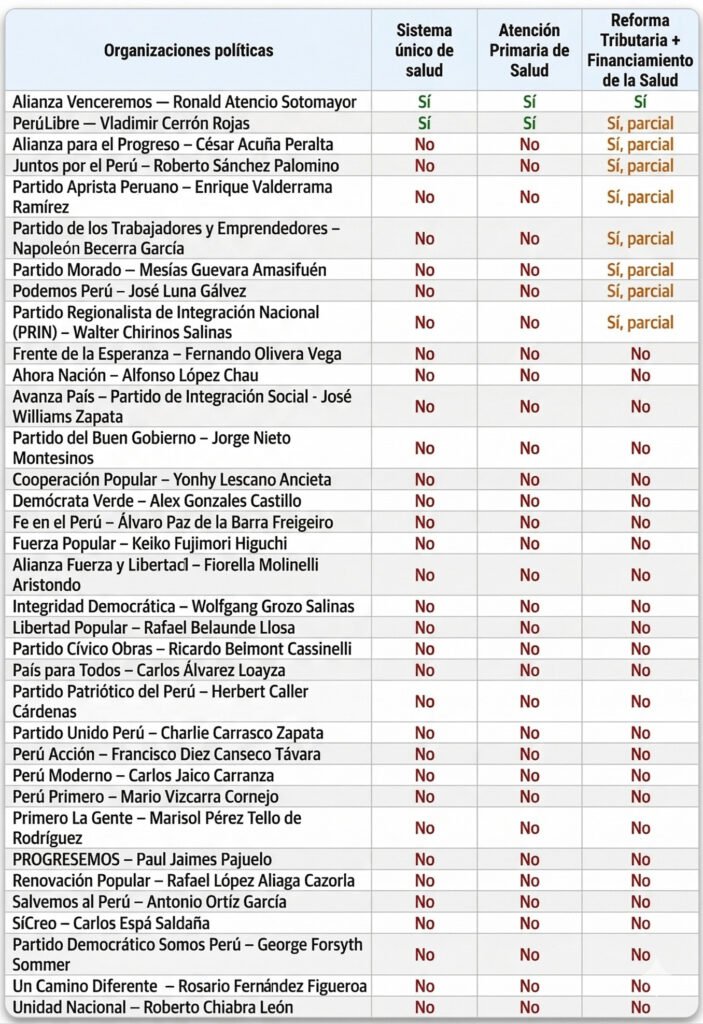
A partir de estos resultados, se realizó un análisis detallado de las 9 OP que plantean al menos una de las tres propuestas clave: Alianza Venceremos, Perú Libre, Alianza para el Progreso, Juntos por el Perú, Partido Aprista Peruano, Partido de los Trabajadores y Emprendedores [PTE], Partido Morado, Podemos Perú y Partido Regionalista de Integración Nacional [PRIN]), con el fin de identificar los matices en la forma en que estas OP incorporan las tres propuestas clave y evaluar su grado de coherencia e integralidad.
- Sistema único de salud: entre evasión de la reforma estructural y predominio de la integración funcional
En relación con la propuesta de sistema único de salud, esta es claramente minoritaria entre las OP que participan en el actual proceso electoral. Solo la Alianza Venceremos y Perú Libre plantean una transformación estructural del sistema mediante la creación de un sistema público único, universal y gratuito, orientado a la superación de la segmentación y la fragmentación existentes y sus efectos negativos sobre la eficiencia y la equidad en salud. En contraste, el resto de los planes evita cuestionar de manera sustantiva la arquitectura segmentada del sistema y opta por enfoques de integración funcional, centrados en mejorar la coordinación entre subsistemas, fortalecer redes de servicios, establecer financiadores únicos o implementar sistemas de referencia interoperables. Aunque estas medidas pueden contribuir a mejorar problemas operativos, no aportan a resolver problemas estructurales. Incluso algunos planes emplean el lenguaje de “integración” o “unificación” sin comprometerse con la creación de un sistema único de salud, sugiriendo una apropiación discursiva desprovista de un verdadero “espíritu” de reforma sectorial. Estos resultados reflejan el predominio de una lógica incremental y de bajo conflicto político, que reconoce el problema de la segmentación del sistema, pero evita proponer las reformas estructurales necesarias para superarla.
| Org. política | Sistema único de salud |
| Alianza Venceremos – Ronald Atencio Sotomayor | Sí. El plan propone el reconocimiento constitucional del derecho a la salud y la seguridad social universal y la construcción de un sistema público de salud único, universal y gratuito: “Instituir en la Constitución Política el derecho universal a la salud y la seguridad social en salud, así como el Sistema público de salud, único, universal y gratuito.” |
| Perú Libre – Vladimir Cerrón Rojas | Sí. El plan propone la creación de un sistema único de salud universal, gratuito y conducido por el Estado, con integración de prestadores privados bajo regulación pública: “Implementar un Sistema Único de Salud universal, gratuito, preventivo e integrado, financiado y conducido por el Estado, que garantice atención oportuna y equitativa para toda la población.” |
| Alianza para el Progreso – César Acuña Peralta | No. El plan reconoce la fragmentación del sistema y propone mejorar la gobernanza y coordinación entre subsistemas: “La reforma del sistema de salud implica cambiar la gobernanza actual, la fragmentación que existe no es eficiente y no se registra una adecuada coordinación.” |
| Juntos por el Perú – Roberto Sánchez Palomino | No. El plan propone el fortalecimiento del sistema público y redes integradas: “Implementar las Redes Integradas de Salud en todo el territorio nacional” y “Generar un sistema nacional único de referencia y contrarreferencia interoperable.” |
| Partido Aprista Peruano – Enrique Valderrama Ramírez | No. El plan propone un sistema integrado de salud con financiador único, lo que corresponde a un modelo de integración del sistema: “Se requiere la implementación urgente de un Sistema Integrado de Salud con un financiador único y universal, que ordene y regule las prestaciones y las condiciones de entrega de servicios a nivel nacional.” |
| PTE – Napoleón Becerra García | No. El plan señala el objetivo de garantizar salud universal y gratuita, pero no propone la creación de un sistema público único de salud: “…un país soberano, equitativo, descentralizado… con educación y salud de calidad, universal y gratuita para todos…” |
| Partido Morado – Mesías Guevara Amasifuén | No. El plan propone un sistema único de salud, pero planteado como integración institucional entre subsistemas: “Esta realidad debe cambiar a un Sistema Único de Salud que integre organismos independientes y con un rol definido en el proceso de recuperar y mantener la salud de los peruanos.” |
| Podemos Perú – José Luna Gálvez | No. El plan plantea transformar el sistema de salud para garantizar acceso universal: “Se transformará el sistema de salud, para garantizar atención universal y digna. Esto implica infraestructura sanitaria moderna, medicina preventiva, acceso a medicamentos con precios justos…” |
| PRIN – Walter Chirinos Salinas | No. El plan reconoce la fragmentación del sistema y propone mecanismos de coordinación entre subsistemas: “Fragmentación del sistema de salud: El sistema está dividido en diferentes subsistemas (público, privado, seguro social) que a menudo no coordinan entre sí.” |
- Atención Primaria de Salud: de estrategia estructurante a enfoque operativo
En relación con la propuesta de APS, se evidencia una brecha significativa entre su reconocimiento discursivo y su incorporación real como estrategia ordenadora del sistema de salud. Si bien la mayoría de los planes menciona el fortalecimiento del primer nivel de atención, la prevención o la ampliación de cobertura, solo la Alianza Venceremos y Perú Libre plantean modelos explícitos basados en la APS integral como eje organizador del sistema, incorporando elementos claves como la territorialización, los equipos de medicina familiar y la reorganización del cuidado en el primer nivel de atención. En contraste, el resto de propuestas reduce la APS a intervenciones operativas (infraestructura, equipamiento, tiempos de espera o mejora de indicadores sanitarios) sin desarrollar sus componentes esenciales, como la integralidad, continuidad del cuidado, participación social e intersectorialidad. Esta reducción conceptual es crítica, porque revela una comprensión empobrecida de la APS, más cercana a un nivel de atención que a una estrategia de transformación del sistema. Estos resultados reflejan la reproducción de enfoques fragmentados y tecnocráticos, con escasa incorporación de la APS como marco estructurante del sistema de salud.
| Org. política | Atención Primaria de Salud |
| Alianza Venceremos – Ronald Atencio Sotomayor | Sí. El plan propone un nuevo sistema de salud basado en la APS: “La reforma se iniciará cerrando la urgente brecha de atención desarrollando una sólida atención primaria de salud.” / “Construiremos un sistema de salud único […] reforzando la atención primaria, la medicina familiar y el acceso real a medicamentos como ejes estructurales de transformación.” |
| Perú Libre – Vladimir Cerrón Rojas | Sí. El plan propone un modelo de salud preventiva y comunitaria basado en médicos de familia, con adscripción territorial y fortalecimiento del primer nivel de atención como eje del sistema: “Implementar un modelo nacional de salud preventiva y comunitaria, basado en el programa ‘Médicos de la Familia’, que garantice atención primaria integral, seguimiento permanente de las familias y comunidades, fortaleciendo el primer nivel de atención como eje del sistema público de salud.” |
| Alianza para el Progreso – César Acuña Peralta | No. El plan propone fortalecer el primer nivel de atención mediante inversión en infraestructura y equipamiento: “La Atención Primaria de Salud debe ser fortalecida. Para ello se viabilizará el Plan Mil… mejorar más de mil centros de salud de primer nivel de atención del MINSA, dotándolos de adecuada infraestructura, equipamiento y recursos humanos.” |
| Juntos por el Perú – Roberto Sánchez Palomino | No. El plan prioriza la prevención y el fortalecimiento del primer nivel de atención: “Priorizar las medidas de prevención, con la finalidad de identificar posibles riesgos sanitarios o contingencias epidemiológicas.” |
| Partido Aprista Peruano – Enrique Valderrama Ramírez | No. El plan señala mejorar indicadores de APS y la reorganización del primer nivel: “Mejorar los indicadores de atención primaria… Reestructuración de las micro redes de salud en el primer nivel de atención.” |
| PTE – Napoleón Becerra García | No. El plan propone la implementación de una red de atención médica preventiva: “Implementar red nacional de atención médica preventiva. Indicador: cobertura de atención primaria. Meta: 100% en zonas rurales.” |
| Partido Morado – Mesías Guevara Amasifuén | No. El plan menciona mejorar el acceso y tiempos de atención en el primer nivel: “Garantizar la atención primaria gratuita y universal en menos de 30 minutos.” |
| Podemos Perú – José Luna Gálvez | No. El plan menciona el fortalecimiento de la primera línea de atención: “Se fortalecerá la atención primaria, ampliando la infraestructura hospitalaria y destinando un mayor presupuesto para la primera línea de atención…” |
| PRIN – Walter Chirinos Salinas | No. El plan menciona fortalecimiento del primer nivel de atención y participación comunitaria: “Promoveremos el acceso universal y equitativo a cuidados y atenciones de salud integrales y de calidad… en base a redes integradas de salud… con especial énfasis en el primer nivel de atención.” |
- Financiamiento de la salud: desconexión entre política fiscal y política de salud
En relación con la propuesta de reforma tributaria articulada al financiamiento de la salud, se evidencia una de las principales debilidades programáticas de los planes de gobierno: la limitada o inexistente articulación entre la política fiscal y la sostenibilidad financiera del sistema de salud. Aunque varias OP propone aumentar la presión tributaria y, paralelamente, reconocen la necesidad de incrementar el gasto público en salud o cerrar brechas de financiamiento, en la mayoría de casos ambos componentes aparecen separados, sin mecanismos concretos de conexión entre la generación de recursos financieros y su asignación al sector salud. Solo la Alianza Venceremos plantea una articulación explícita entre reforma tributaria y financiamiento de la salud. En contraste, el resto de OP predominan propuestas fragmentada: metas ambiciosas de gasto público en salud sin identificar fuentes fiscales, reformas tributarias sin destino sectorial definido o diagnósticos de subfinanciamiento sin propuesta de solución estructural. Incluso los planes relativamente más elaborados, como el del Partido Morado, donde se plantea un modelo de financiamiento basado en impuestos generales, no se explicita la relación entre dicho modelo y la reforma tributaria propuesta. Esta desconexión releva una débil comprensión de la economía política de la salud y limita seriamente la credibilidad y viabilidad de las propuestas, ya que no basta con declarar más gasto público en salud si no se establecen mecanismos concretos de recaudación, mancomunación y asignación equitativa de los recursos para la salud.
| Org. política | Reforma tributaria + financiamiento de la salud |
| Alianza Venceremos – Ronald Atencio Sotomayor | Sí. El plan propone una reforma tributaria y establece articulación explícita con el financiamiento de la salud: “Implementar una reforma tributaria progresiva, combatiendo la evasión y la elusión de los grandes grupos económicos. / Reforma tributaria con enfoque de igualdad para resolver los problemas de la gente. Impuestos justos + oportunidades.” / “Cada punto que se pierde significa más de S/ 10,000 millones menos para escuelas, postas médicas, centros de cuidado infantil, programas de salud, pensiones dignas, caminos rurales y servicios públicos.” / “Mejoraremos la cobertura…en EsSalud, incrementando sus ingresos a través de la eliminación de actuales exoneraciones” |
| Perú Libre – Vladimir Cerrón Rojas | Parcial. El plan propone una reforma tributaria y metas explícitas de gasto en salud y financiamiento sostenible, pero sin definir el vínculo entre metas y reforma tributaria ni las fuentes de financiamiento de la salud: “Elevar la presión tributaria al 20 % del PBI al 2031, mediante una reforma tributaria progresiva.” / “Incrementar el gasto público en salud hasta alcanzar al menos el 10 % del PBI, asegurando el financiamiento sostenible del sistema.” |
| Alianza para el Progreso – César Acuña Peralta | Parcial. El plan propone una reforma tributaria y reconoce que los recursos recaudados mediante impuestos deben destinarse a la provisión de servicios públicos, pero no establece articulación entre ambos componentes: “Reforma tributaria con enfoque progresivo: una propuesta integral para formalizar sin asfixiar, mediante un régimen tributario progresivo para empresas que permita a las micro y pequeñas empresas tributar en función de su utilidad operativa.” / “Las organizaciones del Estado deben transformarse para que los recursos públicos recabados a través de los impuestos sirvan para brindar los mejores servicios posibles de salud, educación, agua y saneamiento.” |
| Juntos por el Perú – Roberto Sánchez Palomino | Parcial. El plan propone una reforma tributaria y reconoce subfinanciamiento de la salud, pero no establece articulación entre ambos componentes: “Aplicaremos el pago de impuestos a las sobreganancias, revisando el régimen económico vigente para eliminar privilegios tributarios injustificados.” / “El gasto público en salud como porcentaje del PBI sigue siendo insuficiente, manteniéndose el subfinanciamiento público como un problema estructural del sistema de salud.” |
| Partido Aprista Peruano – Enrique Valderrama Ramírez | Parcial. El plan propone una reforma tributaria y reconoce brecha de financiamiento de la salud, pero no establece articulación entre ambos componentes: “Elevar la presión tributaria al 20% del PBI hacia 2031, mediante la ampliación de la base contributiva, la lucha contra la evasión y la formalización económica.” / “El presupuesto público en salud se ha incrementado de manera sostenida en los últimos años, aunque persisten brechas de financiamiento y acceso.” |
| PTE – Napoleón Becerra García | Parcial. El plan propone una reforma tributaria y metas explícitas de gasto en salud, pero sin definir el vínculo entre metas y reforma tributaria: “Propiciaremos una reforma tributaria en la cual los que ganan más paguen más, garantizando justicia fiscal y redistribución.” / “Destinar de manera efectiva a la educación y la salud un presupuesto no menor al 6 % del Producto Bruto Interno.” |
| Partido Morado – Mesías Guevara Amasifuén | Parcial. El plan propone una reforma tributaria y un modelo de financiamiento de la salud basado en impuestos generales, pero no articula dicho modelo con la reforma tributaria: “Reforma tributaria integral para el Perú 2026–2031: cambios en el impuesto a la renta, reducción de la informalidad tributaria y transparencia fiscal total.” / “Modelo de financiamiento tipo Beveridge: seguridad social universal financiada por impuestos generales.” |
| Podemos Perú – José Luna Gálvez | Parcial. El plan propone una reforma tributaria y aumentar el financiamiento de la salud, pero no establece articulación entre ambos componentes: “Se implementará una reforma tributaria que promueva la formalización, ampliando la base tributaria y fiscalizando la evasión y la elusión.” / “Se incrementará el presupuesto en salud, priorizando la atención primaria, la salud materno infantil y la salud mental.” |
| PRIN – Walter Chirinos Salinas | Parcial. El plan propone una reforma tributaria y metas explícitas de gasto en salud, pero sin definir el vínculo entre metas y reforma tributaria: “Incrementaremos la presión tributaria al nivel promedio de América Latina y fortaleceremos la lucha contra la evasión y elusión tributaria.” / “Se incrementará el presupuesto en salud hasta alcanzar al menos el 6 % del PBI, priorizando la salud preventiva y promocional.” |
Estos resultados muestran que la mayoría de los planes de gobierno mantienen una aproximación superficial, fragmentada y políticamente conservadora frente a los principales problemas estructurales de nuestro sistema de salud. Predominan propuestas orientadas a la gestión, la coordinación o la ampliación de cobertura, pero son escazas las OP que optan por reformas estructurales de mayor profundidad. Este patrón sugiere que, a pesar de que la crisis del sistema de salud es ampliamente reconocida, casi toda la oferta electoral continúa evitando discutir sus determinaciones estructurales: la subordinación de la política de salud a decisiones económicas y políticas extrasectoriales que condicionan los problemas estructurales sectoriales ya conocidos. En ese sentido, más que un debate robusto sobre el sistema de salud que el país necesita, lo que se evidencia es una oferta programática de carácter incremental, con baja densidad transformadora y limitada capacidad para disputar el viejo orden sanitario establecido.
Antecedentes de las propuestas de reforma de la salud
En el país, el tema de una reforma orientada a la creación de un sistema único de salud ha estado casi ausente de la agenda pública y el debate académico durante la mayor parte del presente siglo. Solo Alan García mencionó en su discurso de asunción de cargo, el 28 de julio de 2006, “Nos proponemos avanzar hacia un Sistema Único de Salud que articule todos esos sistemas, y promover el derecho del acceso universal a la salud…”. Sin embargo, su visión no implicaba una unificación, sino una articulación, y no efectuó ninguna política para este propósito: implementó el Aseguramiento Universal en Salud (AUS) (Ley N° 29344) en el año 2009, potenciando el Seguro Integral de Salud (SIS). Cabe precisar que el AUS se enmarca en las reformas neoliberales.
Tuvo que venir la tragedia de la pandemia de COVID-19 para que se comience a debatir sobre el tema. Ante el colapso del sistema de salud y la tragedia nacional que vivimos, el entonces ministro de salud Víctor Zamora señaló “El Minsa ha desarrollado una propuesta para un sistema de salud único, pero no es un tema solo del Ejecutivo o el Legislativo, es de interés nacional”. Ello fue ratificado en el mensaje a la Nación del expresidente Martín Vizcarra, en plena primera ola de la pandemia de la COVID-19: “La utilización integrada de todos los recursos de los dos grandes prestadores públicos (MINSA y ESSALUD), que va más allá de su mera articulación, hace necesario que el sistema de salud del Bicentenario supere la fragmentación con la constitución de un Sistema Público Unificado, con la provisión universal de más y mejores servicios de salud para todos los peruanos”. Empero, al día siguiente la ministra de salud, Pilar Mazzeti, explicó algo bastante diferente: “Unificar el sistema de salud significa empezar a hablar el mismo lenguaje, unificar las tarifas y poder trasladar a nuestros pacientes de un sistema a otro…”. Mientras que el 3 de agosto, el presidente del Consejo de Ministros, Pedro Cateriano, planteó ante el Congreso: “El objetivo es articular los servicios ofrecidos por el MINSA, EsSalud y las sanidades de las FFAA y Policía Nacional del Perú, en época de crisis sanitarias como la actual”.
Un viraje similar se produjo durante el gobierno de Pedro Castillo, quien en su mensaje del 28 de julio de 2021 anunció: “Concretaremos un Sistema de salud universal, unificado, gratuito, descentralizado y participativo. Con este objetivo impulsaremos la consolidación de un solo sistema de prevención en salud unificando EsSalud, el Sistema Nacional de Salud del MINSA, las Direcciones Regionales de Salud y los sistemas de salud de las FFAA y la Policía Nacional.”. Ello fue ratificado por el presidente del Consejo de Ministros, Guido Bellido, ante el Congreso el 26 de agosto de 21021 y nuevamente por la nueva presidente del Consejo de Ministros, Mirtha Vásquez, el 25 de octubre de 2021, quien agregó que “presentaremos la propuesta de ley de Unificación del Sistema Nacional de Salud… Se tratará de una propuesta progresiva y coordinada con los subsectores del sistema actual, respetando a las instituciones.”; sin embargo, esta iniciativa se fue diluyendo con su salida. Por su parte, el 20 de agosto de 2021 el Foro del Acuerdo Nacional llegó a un consenso en salud “Construcción del Sistema Unificado de Salud”, aunque de confusa definición y que no conllevaba ningún compromiso en relación con un proceso de unificación.
Posteriormente, el tema prácticamente desapareció de la agenda pública. Incluso en el XI Congreso Médico, organizado por el Colegio Médico del Perú en noviembre de 2025, se eludió deliberadamente el tema del sistema único de salud en las conclusiones de dicho evento.
¿Por qué la reforma de la salud está casi ausente del debate electoral?
En realidad, la marginalidad de la salud en el debate electoral y la ausencia de las propuestas de reforma del sistema de salud son deliberadas. Por ello, se requiere identificar las razones existentes para la marcada reticencia a plantear soluciones de fondo a los graves problemas estructurales de nuestro sistema de salud, a pesar de las múltiples evidencias de su precariedad, injusticia y pobre desempeño. En realidad, detrás de esta evasiva hay varios factores y actores.
En primer lugar, hay una contradicción doctrinaria y política entre dos modelos de sistemas de salud: desde la década del noventa, en el Perú se ha implementado una progresiva reforma promercado, conducente a ampliar los mercados privados de la salud incorporándolos en la provisión pública, siguiendo los modelos neoliberales de aseguramiento público-privado de competencia regulada (Enthoven, 1988) o pluralismo estructurado (Londoño y Frenk, 1997), y que en nuestro país ha tomado la forma del AUS. En contraposición, se encuentran las reformas orientadas a extender y fortalecer los sistemas públicos de salud.
En el ambiente sanitarista hay una hegemonía marcada del AUS, incorporada en funcionarios, gestores y docentes universitarios. No es algo superficial, ha calado profundamente en la estructura mental de los sanitaristas. En realidad, lo que ha ocurrido es una transformación significativa de la episteme sanitarista. Para Michel Foucault, episteme es la estructura epistémica, definida como el “conjunto de relaciones que existen en una determinada época entre las diversas ciencias o diversos discursos, y que constituye el entramado o base que hace posible las diversas ideas de una época”. Se trata de un entramado inconsciente, que se refleja en los diferentes discursos o ámbitos científicos.[3] En este sentido, la mencionada episteme sanitarista, de raigambre y matriz neoliberal, se ha hecho hegemónica y se ha formado por la asimilación acrítica de los postulados neoliberales en el ámbito de las políticas sociales y la salud pública, mediante el uso reiterativo de determinadas ideas, e incluso neologismos y términos en inglés que se incorporaron en la estructura cognitiva de las personas.
Acá es importante señalar que desde el 2022 la necesidad de una reforma de fondo de la salud se ha ido transformando en medidas mínimas de carácter tecnológico (historia clínica electrónica interoperable) o privatizadoras (concesión del primer nivel de atención o APP en hospitales), que buscan ocultar la necesidad de una reforma real. Incluso el lenguaje ha transmutado: “sistema unificado de salud” ya no implica un sistema único, al igual que el “sistema integrado”. La marginalidad del tema en el debate presidencial del Jurado Nacional de Elecciones refleja esta tendencia. En realidad, las palabras han perdido su potencia semántica, buscando deliberadamente ocultar la necesidad de la reforma; un caso extremo es el programa en salud del Partido por el Buen Gobierno “Consolidar un sistema prestacional único e integrado a nivel nacional, articulando los subsistemas públicos, ESSALUD, servicios municipales y de las fuerzas armadas, y privado”; donde es evidente la contradicción entre los términos “único” y “articulando” (sus partes). Jorge Nieto en su presentación del SNI señaló que era necesario un tarifario único, pero ello no se requeriría en un sistema único y público porque la atención es gratuita.
El otro factor importante, es el lobby que ejercen los agentes económicos del mercado de la salud a través de instituciones académicas o de consultoría (Videnza, IPE, ESAN, IPAE, etc.), que buscan la emisión de normativa sectorial que les favorezca o concesiones de asociaciones público-privadas de hospitales o del primer nivel de atención. En los últimos años han estado muy activos promoviendo la concesión de las redes integradas de salud. Para ellos es indispensable mantener el sistema de salud estructurado alrededor del AUS, que es incompatible con un sólido y unificado sistema público de salud. Han aprovechado la hegemonía del AUS, logrando con éxito algo similar al lema de Margaret Thatcher “No hay alternativa”, que argumentaba que el neoliberalismo era el único sistema viable: No hay alternativa al AUS.
Finalmente, existe una oposición activa por parte de algunos sindicatos, principalmente de EsSalud, motivada por la defensa de beneficios distintos debido a diferentes regímenes laborales. Sin embargo, también existen otras razones no tan transparentes: en los últimos años, EsSalud se ha convertido en una agencia de empleos que ha llevado a un exceso de personal administrativo; asimismo, hay infiltración de grupos corruptos en diversas áreas administrativas. El Colegio Médico del Perú recoge estas preocupaciones de los correspondientes gremios médicos; al igual que la reticencia activa por parte de sus colegiados del sector privado.
En realidad, la tragedia que vivimos con la pandemia debió habernos convencido como sociedad de la necesidad de una reforma de nuestro sistema de salud. Por la pobreza de los planes de gobierno en salud de los partidos políticos, parece que lamentablemente ello no ha ocurrido. Ante ello, la memoria de los cerca de 250,000 fallecidos debe conminarnos a impulsar un debate serio, profundo y completo al respecto y apoyar los esfuerzos de reforma que se realicen. Esta reforma debería enfrentar simultáneamente la segmentación, la fragmentación y el colapso de nuestro sistema de salud. No será un proceso sencillo, es evidente que la creación de un sistema público de salud único implica desafíos importantes que requieren un manejo político perspicaz.
Bibliografía
- Foucault, Michel. (1968). Las palabras y las cosas. Una arqueología de las ciencias humanas. Siglo XXI Editores.
- Discurso a la Nación del presidente Alan García el 28 de julio de 2006. Disponible en: https://www2.congreso.gob.pe/Sicr/DiarioDebates/Publicad.nsf/SesionesPleno/05256D6E0073DFE9052571C0007F39A4/$FILE/PLO-2006-2.pdf
- Zamora, V. Tweet del 4/06/2020. Disponible en: https://twitter.com/minsa_peru/status/1268555917085286402?lang=es
- Discurso a la Nación del presidente Martín Vizcarra el 28 de julio de 2020. Disponible en: https://cdn.www.gob.pe/uploads/document/file/1057525/Mensaje_a_la_Nacion_28_de_Julio_2020.pdf
- Discurso a la Nación del presidente Pedro Castillo el 28 de julio de 2021. Disponible en: https://cdn.www.gob.pe/uploads/document/file/2049663/Mensaje_a_la_nacion_presidente_Pedro_Castillo.pdf.pdf
- Discurso de investidura de la presidenta del Consejo de Ministros Mirtha Vásquez, el 25 de octubre de 2021. Disponible en: https://www.gob.pe/institucion/pcm/informes-publicaciones/2260047-discurso-de-investidura-de-la-presidenta-del-consejo-de-ministros-mirtha-vasquez-chuquilin
- Perú. Ley N.° 28094, Ley de Organizaciones Políticas, modificada por la Ley N.° 28711.
- Jurado Nacional de Elecciones. Resolución N.° 0164-2025-JNE, que aprueba el Reglamento de Inscripción de Fórmulas y Listas de Candidatos para las Elecciones Generales 2026.
- Planes de gobierno para las elecciones generales del 2026. Disponible en: https://plataformaelectoral.jne.gob.pe/candidatos/plan-gobierno-trabajo/buscar
[1] Médico-cirujano y magíster en Salud pública.
[2] Médico-cirujano, especialista en Gestión en salud, magíster en Gerencia de servicios de salud y en Salud pública.
[3] Foucault, Michel. (1968).
